Краснуха у детей , это острое инфекционное заболевание, протекающее в основном в доброкачественной форме. Но если вовремя не назначить лечение, то краснуха, как и другие вирусы, дает осложнения на сердце, почки, головной мозг. Опасность краснухи повышается только при врожденной форме заболевания, а также в случае заражения краснухой беременной женщины в первом триместре.
Этиология и классификация краснухи
Краснуху у детей РНК-содержащий вирус. Он передается воздушно-капельным путем или трансплацентарно: от матери к плоду. Краснуха имеет среднюю степень контагиозности, восприимчивость к вирусу высока у детей в возрасте от 2 до 9 лет.
Классификация краснухи зависит от степени тяжести патологии, а также от наличия или отсутствия осложнений. Специфические осложнения, которых стоит опасаться при краснухе:
- менингит,
- энцефалит,
- синовиит.
ОСТОРОЖНО! Врожденная краснуха у ребенка возможна при наличии болезни у матери. Если заболевание манифестировало в первом триместре беременности, женщинам рекомендуют сделать аборт.
У ребенка с врожденной краснухой обязательно будет порок сердца, не всегда совместимый с жизнью или требующий операционного вмешательства:
- открытая артериальная протока,
- дефекты клапанных структур,
- дефекты межжелудочковой перегородки,
- стеноз легочной артерии.
Параллельно с пороками сердца, у ребенка будет врожденная катаракта и глухота. Это классическая триада 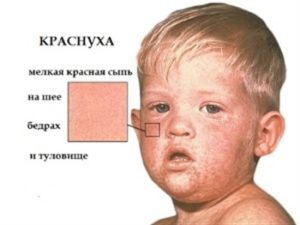 признаков, характерная для краснухи. Возможны дополнительные показатели перенесенного матерью заболевания, а именно:
признаков, характерная для краснухи. Возможны дополнительные показатели перенесенного матерью заболевания, а именно:
- микроцефалия (уменьшение размера головного мозга),
- глаукома,
- миокардиты,
- волчья пасть (твердое небо, которое не срослось),
- гепатиты.
Клиническая картина заболевания
Приобретенная краснуха обычно характеризуется умеренной симптоматикой и средней степенью тяжести. Продолжительность инкубационного периода составляет от 18 до 23 дней в зависимости от реактивности (иммунного ответа) организма.
 Затем начинается продромальный или катаральный период, длящийся 1 , 2 дня. В катаральном периоде пациента беспокоит легкая головная боль, повышение температуры тела до 37,2 – 37,5 градусов. Слабость, сонливость обычно сопровождаются ринитом (насморком), конъюнктивитом и фарингитом (болью в горле).
Затем начинается продромальный или катаральный период, длящийся 1 , 2 дня. В катаральном периоде пациента беспокоит легкая головная боль, повышение температуры тела до 37,2 – 37,5 градусов. Слабость, сонливость обычно сопровождаются ринитом (насморком), конъюнктивитом и фарингитом (болью в горле).
В п
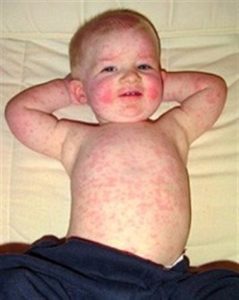
оследующие 2 , 3 дня болезни на теле ребенка появляется сыпь.
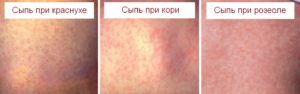
Высыпания мелкоточечные, возникают на теле за один раз, их не становится больше. Сыпь при краснухе у детей не требует терапии, проходит самостоятельно в течение трех дней, не оставляя после себя пигментации или шелушения. Она не имеет тенденции к слитию, локализуется преимущественно на теле ребенка, в области естественных складок, не доставляет дискомфорт.
Невозможно при краснухе у детей поставить диагноз, ориентируясь исключительно на клиническую картину. Это заболевание обязательно требует лабораторного подтверждения.
В общем анализе крови изменения при краснухе ограничиваются нейтропенией с лифмоцитозом.
Показатели СОЭ остаются неизменными.
Устаревший способ диагностики , метод Полева-Ермольевой, при котором полученный биоматериал засевается в три пробирки. Параллельно выполняются серологические реакции: РСК, РН, РИФ. При положительном диагнозе титр антител должен повыситься в 4 раза. Но эта методика относительно длительная.
Самые дорогостоящие, но целесообразные методы , определение иммуноглобулинов М при остром и G при перенесенном заболевании с помощью иммуноферментного анализа. Результаты можно узнать в течение 30 минут. Также используется метод ПЦР для обнаружения РНК ви руса краснухи в ДНК-клетках организма детей или взрослых.
Терапевтические меры по лечению краснухи у детей
Лечение приобретенной вирусной инфекции, то есть краснухи у детей , симптоматическое, заключается в приеме жаропонижающих препаратов по потребности («,Ибупрофена»,: 5 – 10 мг на 1 кг массы тела ребенка, «,Парацетамола», в количестве 10 – 15 мг на кг массы тела), и соблюдении постельного режима.
Доза НПВС не должна превышать суточные нормы, а давать эти средства рекомендуется только в случае повышения температуры более 38,5 градусов.
 Если краснуха врожденная, то к симптоматическому лечению подключают кортикостероиды, инфузионную терапию. «Лазикс» и «Седуксен» используются для профилактики отеков головного мозга и уменьшения вирусной нагрузки на детский организм. Дополнительно назначают препараты рекомбинантного интерферона.
Если краснуха врожденная, то к симптоматическому лечению подключают кортикостероиды, инфузионную терапию. «Лазикс» и «Седуксен» используются для профилактики отеков головного мозга и уменьшения вирусной нагрузки на детский организм. Дополнительно назначают препараты рекомбинантного интерферона.
Краснуха у матери во время беременности в первом триместре требует прерывания беременности по медицинским показаниям. Назначаются симптоматические препараты. В период после аборта – гормональная терапия или прием КОК в течение полугода. Заболевание краснухой позже (второй или третий триместр) не требуют прерывания беременности, но врач-гинеколог должен чаще обследовать пациентку. Это происходит потому, что закладка жизненных органов уже произошла. Назначается симптоматическая терапия.
К неспецифической профилактике относится изоляция пациентов на 4 дня от начала заболевания. Неосложненная краснуха у детей лечится на дому. Активная специфическая профилактика , вакцина, которая выполняется по календарю прививок в составе КПК, подкожно (корь, краснуха, паротит). Ревакцинация детей от краснухи проводится в возрасте 12 , 14 лет.
Краснуха , заболевание, которое часто путают с корью, а как отдельную нозологию ее выделили относительно недавно. Течение краснухи у детей не требует соблюдения особенных правил, за исключением постельного режима больного. Детский организм справляется с вирусом, что является причиной относительно редкого развития осложнений.